Verrugas plantares e verrugas comuns na prática farmacêutica: identificação e estratificação do risco
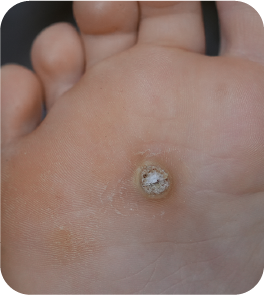
As verrugas plantares são lesões cutâneas causadas pela infeção do vírus do papiloma humano (HPV), localizadas na planta do pé ou nos dedos, sobretudo em áreas de carga sujeitas a pressão e fricção 1, 2.
Em contexto de farmácia comunitária, os doentes procuram aconselhamento devido à presença de sintomas, dúvida diagnóstica ou preocupações relacionadas com a persistência e a transmissibilidade da infeção.
Reconhecimento clínico das verrugas plantares
Entre as características típicas destacam-se:
- superfície áspera ou granulosa
- interrupção das linhas cutâneas normais
- pequenos pontos negros correspondentes a capilares trombosados
- desconforto ou dor ao suportar o peso, frequentemente descrito como a sensação de “pisar uma pedra”
Compreender as verrugas comuns
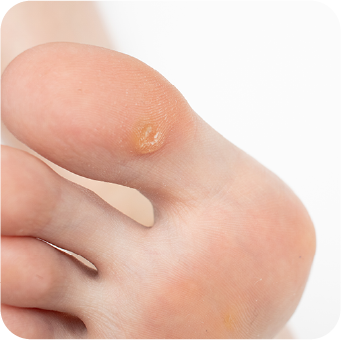
As verrugas comuns são crescimentos cutâneos hiperqueratósicos que aparecem geralmente nas mãos, nos dedos ou em áreas que não suportam peso 1.
Caracterizam-se por:
- coloração da pele ou ligeiramente acinzentada
- superfície rugosa, com aspeto em “couve-flor”
- dimensões de alguns milímetros de diâmetro
Apesar de benignas do ponto de vista médico, podem gerar preocupação estética ou receio de transmissão, sobretudo quando são visíveis ou existem várias lesões.
Curso natural das verrugas plantares e comuns
Em pessoas imunocompetentes, as verrugas plantares e comuns podem regredir espontaneamente à medida que o sistema imunitário responde ao HPV. No entanto, este processo é imprevisível e pode durar meses ou até vários anos 3.
Durante esse período, as lesões podem persistir, disseminar-se para outras zonas ou ser transmitidas a terceiros. A compreensão da história natural das lesões associadas ao HPV é essencial para um aconselhamento adequado, permitindo explicar a sua persistência, a possibilidade de recorrência e a variabilidade da resposta terapêutica 2–4.
Curso natural das verrugas plantares e comuns
O HPV prolifera em ambientes que favorecem a maceração cutânea e os microtraumatismos 1, 5.
A transmissão ocorre mais frequentemente por:
- exposição descalço em espaços comuns, como piscinas e balneários
- partilha de toalhas, calçado ou superfícies contaminadas
- autoinoculação através de coçar ou depilar áreas afetadas
A presença de pele fragilizada ou macerada aumenta a suscetibilidade à infeção.
Populações de maior risco
- crianças e adolescentes
- pessoas que andam frequentemente descalças em ambientes partilhados
- indivíduos com imunidade diminuída
Quando encaminhar
O encaminhamento para um médico de família ou dermatologista deve ser considerado quando:
- há incerteza diagnóstica
- as lesões são extensas, persistentes ou não respondem ao tratamento
- O doente é imunocomprometido
- existe dor significativa ou impacto funcional
A identificação precoce destes casos facilita um encaminhamento adequado.

Contributo do farmacêutico
O farmacêutico desempenha um papel central na identificação das características clínicas típicas das verrugas, na educação do doente sobre a sua evolução natural, na avaliação do risco de persistência ou complicações e no acompanhamento apropriado quando clinicamente indicado.
💡 Diferença clínica: verrugas plantares vs verrugas comuns
As verrugas plantares e as verrugas comuns partilham a mesma origem viral (HPV). A principal diferenciação clínica assenta na localização anatómica e na expressão sintomática. As verrugas plantares desenvolvem-se em áreas de carga do pé e podem provocar dor durante a marcha, ao passo que as verrugas comuns ocorrem geralmente nas mãos e são, na maioria dos casos, pouco sintomáticas.
Resources
- Witchey, D.J., et al., Plantar Warts: Epidemiology, Pathophysiology, and Clinical Management. J Am Osteopath Assoc, 2018. 118(2): p. 92-105.
- Garcia-Oreja, S., et al., Topical treatment for plantar warts: A systematic review. Dermatol Ther, 2021. 34(1): p. e14621.
- Bruggink, S.C., et al., Natural course of cutaneous warts among primary schoolchildren: a prospective cohort study. Ann Fam Med, 2013. 11(5): p. 437-41.
- Kwok, C.S., et al., Topical treatments for cutaneous warts. Cochrane Database Syst Rev, 2012. 2012(9): p. CD001781.
- Sterling, J.C., et al., British Association of Dermatologists’ guidelines for the management of cutaneous warts 2014. Br J Dermatol, 2014. 171(4): p. 696-712.
- D’Souza, G.F. and J.E. Zins, Severe Plantar Warts in an Immunocompromised Patient. N Engl J Med, 2017. 377(3): p. 267
