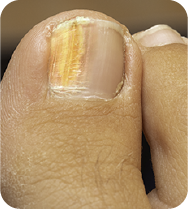
L’onychomycose est une infection fongique touchant l’appareil unguéal, caractérisée par une évolution progressive. Elle est couramment observée en pratique officinale. La compréhension de son mode d’apparition et de diffusion permet d’en améliorer la reconnaissance, d’identifier les facteurs contributifs et de guider efficacement le conseil pharmaceutique 1–3.
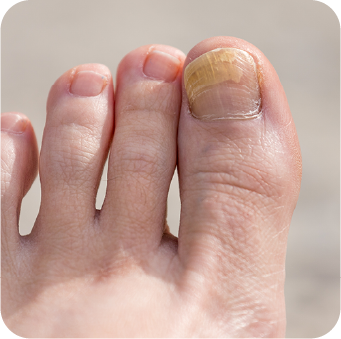
Plusieurs types de champignons peuvent être impliqués dans l’onychomycose 4, 5 :
Au fur et à mesure de la progression de l’onychomycose, les altérations visibles et structurelles de l’ongle s’accentuent. Les manifestations peuvent comprendre :
Dans les stades avancés, une colonisation bactérienne secondaire peut se développer et être à l’origine d’une odeur, notamment en présence d’une accumulation de débris sous l’ongle 3, 4.
Les agents fongiques responsables de l’onychomycose prolifèrent dans des milieux chauds, humides et peu ventilés. La transmission peut intervenir via :
Bien que l’onychomycose puisse toucher des individus sans facteur particulier, certaines situations augmentent la susceptibilité et la chronicité de l’infection 3, 6 :
Chez les patients diabétiques, l’onychomycose ne doit pas être perçue comme une affection bénigne d’ordre esthétique. L’épaississement de l’ongle et l’infection peuvent générer des points de pression, favoriser les lésions cutanées et augmenter le risque d’infection bactérienne secondaire, contribuant ainsi aux complications du pied diabétique 7–9.
Une évaluation médicale ou podologique doit être envisagée chez les patients diabétiques, ainsi qu’en présence de maladie vasculaire périphérique, d’immunosuppression, ou d’infection étendue ou en progression.

Le pharmacien a un rôle clé dans la détection des signes unguéaux typiques, l’identification des facteurs de risque et des patients à risque élevé, l’explication de l’évolution chronique de l’infection, et la mise en place d’une orientation appropriée lorsque cela s’impose.
Afin de vous offrir la meilleure expérience possible, nous utilisons des technologies telles que les cookies pour stocker et/ou accéder aux informations relatives à votre appareil. En acceptant ces technologies, vous nous autorisez à traiter des données telles que votre comportement de navigation ou vos identifiants uniques sur ce site. Le refus ou le retrait de votre consentement peut avoir un impact négatif sur certaines fonctionnalités.
Connectez-vous pour accéder à des ressources professionnelles, à des formations sur les produits et à des outils réservés aux pharmaciens.
Veuillez vous connecter :