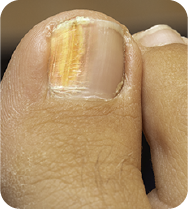
La onicomicosis puede afectar a diferentes estructuras del aparato ungueal, incluyendo la lámina, el lecho y la matriz ungueal. Habitualmente, la infección comienza en el borde distal o en los pliegues laterales, con frecuencia tras microtraumatismos que comprometen la integridad de la barrera ungueal.
Una vez instaurada, los microorganismos fúngicos proliferan en el tejido rico en queratina. Dado el crecimiento lento de la uña, la resolución espontánea es poco probable, lo que favorece la persistencia y la progresión de la infección 1–3.
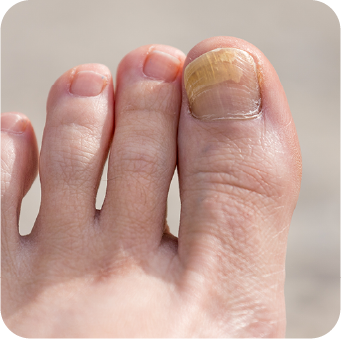
Diversos agentes fúngicos están implicados en la onicomicosis 4, 5:
Con la progresión de la infección, se observan cambios estructurales y morfológicos más evidentes en la uña, incluyendo:
Los hongos implicados en la onicomicosis proliferan en entornos cálidos, húmedos y oclusivos. La transmisión puede producirse mediante:
En personas con diabetes mellitus, la onicomicosis no debe interpretarse como un problema exclusivamente estético. El engrosamiento de la uña y la infección pueden originar puntos de presión, comprometer la integridad de la piel y favorecer infecciones bacterianas secundarias, incrementando el riesgo de complicaciones del pie diabético 7–9.
Se aconseja valorar la derivación a evaluación médica o podológica en pacientes con diabetes, enfermedad vascular periférica, inmunosupresión o cuando exista una infección extensa o en progresión.

El farmacéutico desempeña un papel clave en la identificación de alteraciones ungueales características, la detección de factores predisponentes y pacientes de alto riesgo, la educación del paciente sobre la naturaleza crónica y progresiva de la infección y la derivación oportuna para evaluación especializada.
Log in to access professional resources, product education, and exclusive Pharmacists-only tools.
Please sign in :